GonarthroseEs handelt sich um eine deformierende Arthrose des Kniegelenks. Sie geht mit einer Schädigung des hyaliner Knorpels der Gelenkflächen von Tibia und Femur einher und verläuft chronisch progredient. Zu den klinischen Symptomen gehören Schmerzen, die sich bei Bewegung verschlimmern, Bewegungseinschränkungen und Synovitis (Flüssigkeitsansammlung) im Gelenk. In späteren Stadien kommt es zu einer gestörten Stützung des Beins und einer ausgeprägten Bewegungseinschränkung. Die Pathologie wird anhand der Anamnese, der Beschwerden, der körperlichen Untersuchung und der Röntgenaufnahme des Gelenks diagnostiziert. Die Behandlung erfolgt konservativ: Pharmakotherapie, Physiotherapie, Bewegungstherapie. Bei erheblicher Zerstörung des Gelenks ist eine Endoprothese indiziert.
allgemeine Informationen
Gonarthrose (von der lateinischen Gattung articulatio – Kniegelenk) oder deformierende Arthrose des Kniegelenks ist eine fortschreitende degenerativ-dystrophische Läsion des intraartikulären Knorpels nicht entzündlicher Natur. Gonarthrose ist die häufigste Arthrose. Betroffen sind in der Regel Menschen mittleren Alters und ältere Menschen, wobei Frauen am stärksten betroffen sind. Nach einer Verletzung oder starker und dauerhafter Belastung (z. B. beim Profisport) kann es bereits in einem früheren Alter zu einer Gonarthrose kommen. Die Prävention spielt die wichtigste Rolle bei der Verhinderung des Auftretens und der Entwicklung einer Gonarthrose.
Entgegen der landläufigen Meinung liegt die Ursache der Krankheitsentstehung nicht in der Ablagerung von Salzen, sondern in Unterernährung und Veränderungen in der Struktur des intraartikulären Knorpels. Bei Gonarthrose können an der Ansatzstelle der Sehne und des Bandapparates Ablagerungsherde von Kalziumsalzen auftreten, die jedoch sekundär sind und keine schmerzhaften Symptome verursachen.
Ursachen der Gonarthrose
In den meisten Fällen ist es unmöglich, einen einzigen Grund für die Entwicklung einer Pathologie zu identifizieren. In der Regel wird das Auftreten einer Gonarthrose durch eine Kombination mehrerer Faktoren verursacht, darunter:
- Verletzungen. Ungefähr 20–30 % der Fälle von Gonartose sind mit früheren Verletzungen verbunden: Tibiafrakturen (insbesondere intraartikulär), Meniskusverletzungen, Risse oder Bänderrisse. Typischerweise tritt eine Gonarthrose 3–5 Jahre nach einer traumatischen Verletzung auf, obwohl eine frühere Entwicklung der Krankheit möglich ist – 2–3 Monate nach der Verletzung.
- Körperliche Bewegung. Die Manifestation einer Gonarthrose geht häufig mit einer übermäßigen Belastung des Gelenks einher. Das Alter nach 40 ist eine Zeit, in der viele Menschen verstehen, dass regelmäßige körperliche Aktivität notwendig ist, um den Körper in gutem Zustand zu halten. Zu Beginn des Trainings berücksichtigen sie altersbedingte Veränderungen nicht und belasten die Gelenke unnötig, was zur schnellen Entwicklung degenerativer Veränderungen und dem Auftreten von Gonarthrose-Symptomen führt. Besonders gefährlich für die Kniegelenke sind Laufen und schnelle, intensive Kniebeugen.
- Übergewicht. Mit überschüssigem Körpergewicht nimmt die Belastung der Gelenke zu, sowohl Mikrotraumata als auch schwerwiegende Schäden (Meniskusrisse oder Bänderrisse) treten häufiger auf. Bei adipösen Patienten mit schweren Krampfadern ist eine Gonarthrose besonders schwierig.
Das Risiko einer Gonarthrose steigt auch nach einer früheren Arthritis (Psoriasis-Arthritis, reaktive Arthritis, rheumatoide Arthritis, Gichtarthritis oder Morbus Bechterew). Darüber hinaus zählen zu den Risikofaktoren für die Entstehung einer Gonarthrose eine genetische Schwäche des Bandapparates, Stoffwechselstörungen und Innervationsstörungen bei bestimmten neurologischen Erkrankungen, traumatische Hirnverletzungen und Wirbelsäulenverletzungen.
Pathogenese
Das Kniegelenk wird durch die Gelenkflächen zweier Knochen gebildet: des Femurs und des Schienbeins. Auf der Vorderseite des Gelenks befindet sich die Patella, die bei Bewegung entlang der Vertiefung zwischen den Kondylen des Femurs gleitet. Das Wadenbein ist nicht an der Bildung des Kniegelenks beteiligt. Sein oberer Teil liegt seitlich knapp unterhalb des Kniegelenks und ist über ein Leichtlaufgelenk mit dem Schienbein verbunden.
Die Gelenkflächen von Tibia und Femur sowie die hintere Fläche der Patella sind mit einem sehr starken und elastischen, dicht elastischen, glatten hyaliner Knorpel von 5-6 mm Dicke bedeckt. Knorpel reduziert die Reibungskräfte bei Bewegungen und übernimmt eine Stoßdämpfungsfunktion bei Stoßbelastungen.
Im ersten Stadium der Gonarthrose ist die Durchblutung der kleinen intraossären Gefäße, die den hyaliner Knorpel versorgen, gestört. Die Knorpeloberfläche trocknet aus und verliert nach und nach ihre Glätte. Auf seiner Oberfläche treten Risse auf. Statt sanft und ungehindert zu gleiten, „kleben" die Knorpel aneinander. Durch ständige Mikrotraumata wird das Knorpelgewebe dünner und verliert seine stoßdämpfenden Eigenschaften.
Im zweiten Stadium der Gonarthrose kommt es zu kompensatorischen Veränderungen der Knochenstrukturen. Die Gelenkplattform ist abgeflacht und passt sich so hohen Belastungen an. Der subchondrale Bereich (der Teil des Knochens direkt unter dem Knorpel) verdickt sich. An den Rändern der Gelenkflächen treten Knochenwucherungen auf – Osteophyten, die im Röntgenbild Dornen ähneln.
Bei einer Gonarthrose degenerieren auch die Gelenkinnenhaut und die Gelenkkapsel und werden „faltig". Die Beschaffenheit der Gelenkflüssigkeit verändert sich: Sie wird dicker, ihre Viskosität nimmt zu, was zu einer Verschlechterung ihrer Schmier- und Ernährungseigenschaften führt. Aufgrund des Nährstoffmangels wird der Knorpelabbau beschleunigt. Der Knorpel wird noch dünner und verschwindet an manchen Stellen ganz. Nach dem Verschwinden des Knorpels nimmt die Reibung zwischen den Gelenkflächen dramatisch zu und degenerative Veränderungen schreiten rasch voran.
Im dritten Stadium der Gonarthrose sind die Knochen deutlich deformiert und scheinen gegeneinander gedrückt zu werden, was die Bewegung im Gelenk deutlich einschränkt. Knorpelgewebe fehlt praktisch.
Einstufung
Unter Berücksichtigung der Pathogenese in der Traumatologie und Orthopädie werden zwei Arten der Gonarthrose unterschieden: die primäre (idiopathische) und die sekundäre Gonarthrose. Eine primäre Gonarthrose tritt bei älteren Patienten ohne vorheriges Trauma auf und ist meist beidseitig. Eine sekundäre Gonarthrose entsteht vor dem Hintergrund pathologischer Veränderungen (Erkrankungen, Entwicklungsstörungen) oder Verletzungen des Kniegelenks. Sie kann in jedem Alter auftreten, meist einseitig.
Unter Berücksichtigung der Schwere der pathologischen Veränderungen werden drei Stadien der Gonarthrose unterschieden:
- Erste Stufe– erste Manifestationen einer Gonarthrose. Es ist durch periodische dumpfe Schmerzen gekennzeichnet, meist nach erheblicher Belastung des Gelenks. Es kann zu einer leichten Schwellung des Gelenks kommen, die von selbst abklingt. Es gibt keine Verformung.
- Zweite Etage– verstärkte Symptome einer Gonarthrose. Der Schmerz wird länger und intensiver. Oft ist ein knirschendes Geräusch zu hören. Es kommt zu einer leichten bis mäßigen Bewegungseinschränkung und leichten Verformung des Gelenks.
- Dritter Abschnitt– Die klinischen Manifestationen der Gonarthrose erreichen ihr Maximum. Der Schmerz ist nahezu konstant, das Gehen ist verändert. Es kommt zu einer deutlichen Einschränkung der Beweglichkeit und einer spürbaren Verformung des Gelenks.
Symptome einer Gonarthrose
Die Krankheit beginnt allmählich, allmählich. Im ersten Stadium der Gonarthrose verspüren die Patienten leichte Schmerzen bei Bewegungen, insbesondere beim Treppensteigen. Es kann zu einem Gefühl von Steifheit im Gelenk und „Spannung" im Kniekehlenbereich kommen. Ein charakteristisches Symptom einer Gonarthrose sind „Anfangsschmerzen" – schmerzhafte Empfindungen, die bei den ersten Schritten nach dem Aufstehen aus der Sitzposition auftreten. Wenn ein Patient mit Gonarthrose „abweicht", nehmen die Schmerzen ab oder verschwinden, und nach erheblicher Belastung treten sie wieder auf.
Äußerlich ist das Knie nicht verändert. Manchmal bemerken Patienten mit Gonarthrose eine leichte Schwellung des betroffenen Bereichs. In einigen Fällen sammelt sich im ersten Stadium der Gonarthrose Flüssigkeit im Gelenk an: Es entwickelt sich eine Synovitis, die durch eine Vergrößerung des Gelenkvolumens (es schwillt an, wird kugelförmig), ein Schweregefühl und Bewegungseinschränkungen gekennzeichnet ist.
Im zweiten Stadium der Gonarthrose werden die Schmerzen intensiver, treten bereits bei leichten Belastungen auf und verstärken sich bei intensivem oder langem Gehen. In der Regel sind Schmerzen entlang der vorderen Innenfläche des Gelenks lokalisiert. Nach einer langen Ruhephase verschwinden die schmerzhaften Empfindungen normalerweise und treten bei Bewegung wieder auf.
Mit fortschreitender Gonarthrose nimmt die Beweglichkeit des Gelenks allmählich ab und beim Versuch, das Bein so weit wie möglich zu beugen, treten stechende Schmerzen auf. Beim Bewegen kann es zu einem lauten Knarren kommen. Die Konfiguration des Gelenks verändert sich, als würde es sich ausdehnen. Eine Synovitis tritt häufiger auf als im ersten Stadium der Gonarthrose und zeichnet sich durch einen anhaltenderen Verlauf und die Ansammlung von mehr Flüssigkeit aus.
Im dritten Stadium der Gonarthrose werden die Schmerzen nahezu konstant und stören den Patienten nicht nur beim Gehen, sondern auch in Ruhe. Nachts verbringen Patienten viel Zeit damit, eine bequeme Schlafposition zu finden. Oft treten die Schmerzen auch nachts auf.
Die Beugung des Gelenks ist deutlich eingeschränkt. In manchen Fällen ist nicht nur die Beugung, sondern auch die Streckung eingeschränkt, sodass der Patient mit Gonarthrose das Bein nicht vollständig strecken kann. Das Gelenk ist vergrößert und deformiert. Bei einigen Patienten kommt es zu einer Hallux-valgus- oder Varus-Deformität: Die Beine werden X- oder O-förmig. Aufgrund eingeschränkter Bewegungen und Verformungen der Beine wird der Gang instabil und watschelt. In schweren Fällen können sich Patienten mit Gonarthrose nur mit Hilfe eines Stocks oder von Krücken fortbewegen.
Diagnose
Die Diagnose einer Gonarthrose basiert auf den Beschwerden des Patienten, objektiven Untersuchungsdaten und einer radiologischen Untersuchung. Bei der Untersuchung eines Patienten im ersten Stadium einer Gonarthrose sind äußere Veränderungen meist nicht erkennbar. Im zweiten und dritten Stadium der Gonarthrose werden eine Verdickung der Knochenkonturen, eine Verformung des Gelenks, eine Bewegungseinschränkung und eine Krümmung der Gliedmaßenachse festgestellt. Wenn sich die Kniescheibe in Querrichtung bewegt, ist ein knirschendes Geräusch zu hören. Bei der Palpation erkennt man eine schmerzhafte Stelle an der Innenseite der Kniescheibe, auf Höhe des Gelenkspaltes sowie darüber und darunter.
Bei einer Synovialitis nimmt das Gelenkvolumen zu und seine Konturen werden glatter. Entlang der anterolateralen Flächen des Gelenks und oberhalb der Kniescheibe wird ein Knoten festgestellt. Nach der Palpation wird die Schwankung bestimmt.
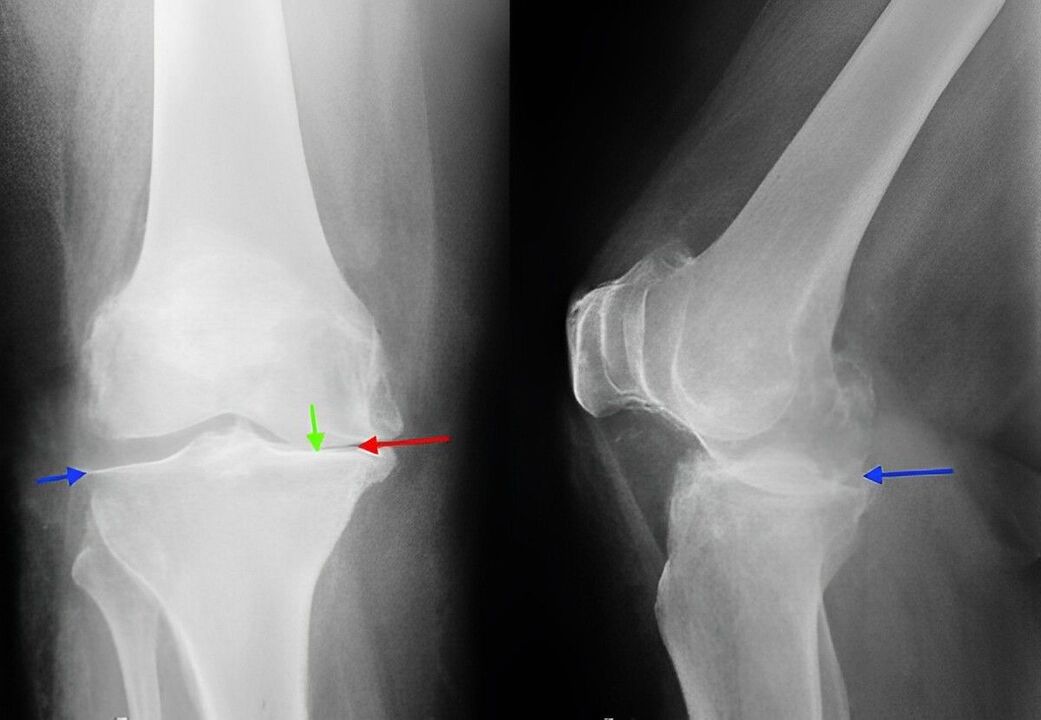
Das Röntgen des Kniegelenks ist eine klassische Technik, mit der Sie die Diagnose klären, den Schweregrad pathologischer Veränderungen bei Gonarthrose feststellen und die Dynamik des Prozesses überwachen können, indem Sie nach einiger Zeit wiederholte Fotos machen. Aufgrund seiner Verfügbarkeit und geringen Kosten ist es bis heute die wichtigste Methode zur Diagnose von Gonarthrose. Darüber hinaus können wir mit dieser Forschungsmethode andere pathologische Prozesse (z. B. Tumoren) im Schienbein und im Femur ausschließen.
Im Anfangsstadium der Gonarthrose sind im Röntgenbild möglicherweise keine Veränderungen zu erkennen. Anschließend wird eine Verengung des Gelenkspaltes und eine Verdichtung des subchondralen Bereichs festgestellt. Die Gelenkenden des Femurs und insbesondere der Tibia dehnen sich aus, die Kanten der Kondylen werden spitz.
Bei der Untersuchung einer Röntgenaufnahme ist zu berücksichtigen, dass bei den meisten älteren Menschen mehr oder weniger ausgeprägte Veränderungen beobachtet werden, die für eine Gonarthrose charakteristisch sind und nicht immer mit pathologischen Symptomen einhergehen. Die Diagnose einer Gonarthrose wird nur bei einer Kombination aus radiologischen und klinischen Anzeichen der Erkrankung gestellt.
Derzeit werden neben der traditionellen Radiographie auch moderne Techniken wie die Computertomographie des Kniegelenks zur Diagnose einer Gonarthrose eingesetzt, die eine detaillierte Untersuchung pathologischer Veränderungen der Knochenstrukturen ermöglicht, und eine Magnetresonanztomographie des Kniegelenks, die zur Identifizierung von Weichteilen verwendet wird Gewebeveränderungen. .
Behandlung von Gonarthrose
Konservative Aktivitäten
Die Behandlung wird von Traumatologen und Orthopäden durchgeführt. Die Therapie einer Gonarthrose sollte so schnell wie möglich beginnen. Während der Exazerbationsphase wird dem Patienten mit Gonarthrose empfohlen, sich auszuruhen, um eine maximale Entlastung des Gelenks zu erreichen. Dem Patienten werden therapeutische Übungen, Massagen, Physiotherapie (UHF, Elektrophorese mit Novocain, Phonophorese mit Hydrocortison, diadynamische Ströme, Magnet- und Lasertherapie) und Schlammtherapie verschrieben.
Die medikamentöse Therapie der Gonarthrose umfasst Chondroprotektoren (Arzneimittel, die Stoffwechselprozesse im Gelenk verbessern) und Medikamente, die die Gelenkflüssigkeit ersetzen. In einigen Fällen ist bei Gonatrose eine intraartikuläre Gabe von Steroidhormonen angezeigt. Anschließend kann der Patient zur Behandlung in ein Sanatorium überwiesen werden.
Einem Patienten mit Gonarthrose kann empfohlen werden, mit einem Stock zu gehen, um das Gelenk zu entlasten. Manchmal werden spezielle Orthesen oder maßgefertigte Einlagen verwendet. Um die degenerativen Prozesse im Gelenk bei Gonarthrose zu verlangsamen, ist es sehr wichtig, bestimmte Regeln zu befolgen: Sport treiben, unnötige Belastung des Gelenks vermeiden, bequeme Schuhe wählen, Ihr Gewicht kontrollieren, Ihren Tagesablauf richtig organisieren (abwechselnde Belastung und Ruhe, Leistung erbringen). spezielle Übungen).
Operation
Bei ausgeprägten destruktiven Veränderungen (im dritten Stadium der Gonarthrose) ist eine konservative Behandlung wirkungslos. Bei starken Schmerzen, Gelenkfunktionsstörungen und eingeschränkter Arbeitsfähigkeit, insbesondere wenn ein Patient im jungen oder mittleren Alter an einer Gonarthrose leidet, greift man auf eine Operation (Kniegelenkersatz) zurück. Anschließend werden Rehabilitationsmaßnahmen durchgeführt. Die vollständige Erholungsphase nach einer Gelenkersatzoperation bei Gonarthrose dauert drei bis sechs Monate.



































